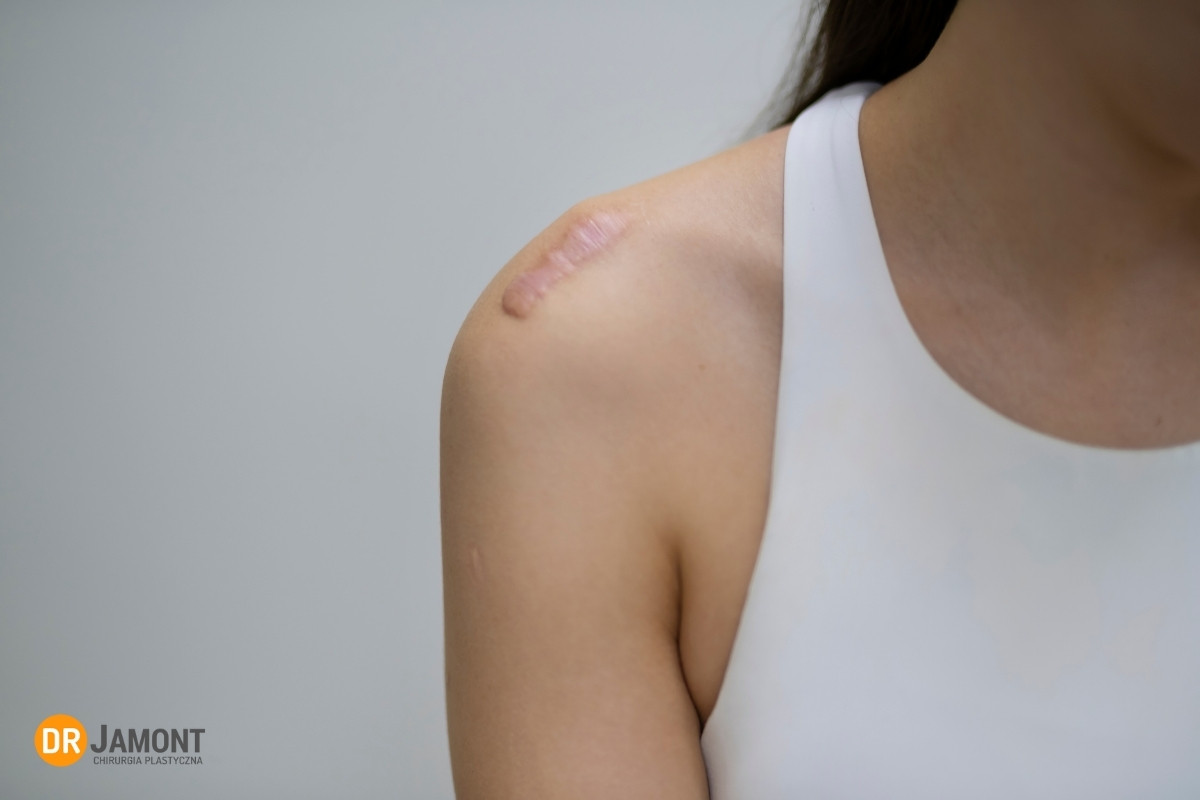
Blizny to naturalna konsekwencja procesu gojenia ran. Jednak u niektórych pacjentów proces ten może przebiegać patologicznie, prowadząc do nadmiernego rozrostu tkanki bliznowatej. Jedną z takich form jest bliznowiec (keloid) – zmiana, która może być nie tylko defektem estetycznym, ale także przyczyną świądu, bólu czy ograniczenia ruchomości. U pacjentów z tendencją do bliznowców każda interwencja chirurgiczna wymaga szczególnej czujności i działań profilaktycznych.
Różnice między blizną hipertroficzną a bliznowcem
Blizny przerostowe (hipertroficzne) i keloidy często bywają mylone, a jednak różni je kilka istotnych cech.
Keloidy i blizny przerostowe powstają w wyniku zaburzenia równowagi pomiędzy wytwarzaniem i degradacją kolagenu; te zaburzenia równowagi na rzecz produkcji kolagenu są znacznie bardziej nasilone w przypadku keloidów.
Blizna hipertroficzna pozostaje w obrębie pierwotnego uszkodzenia skóry, zwykle zanika samoistnie w ciągu kilkunastu miesięcy. Keloid natomiast przekracza granice rany i z czasem może powiększać się niezależnie od jej rozmiaru. Ma nieregularny kształt, jest twardy, wypukły, a często również towarzyszy mu świąd lub ból.
Ponadto, keloid powstaje późno po zabiegu, po upływie około 3 miesięcy, a czasem nawet po kilku latach, podczas gdy blizna przerostowa powstaje po 3–4 tygodniach od zabiegu i ulega inwolucji po upływie 3–6 miesięcy.
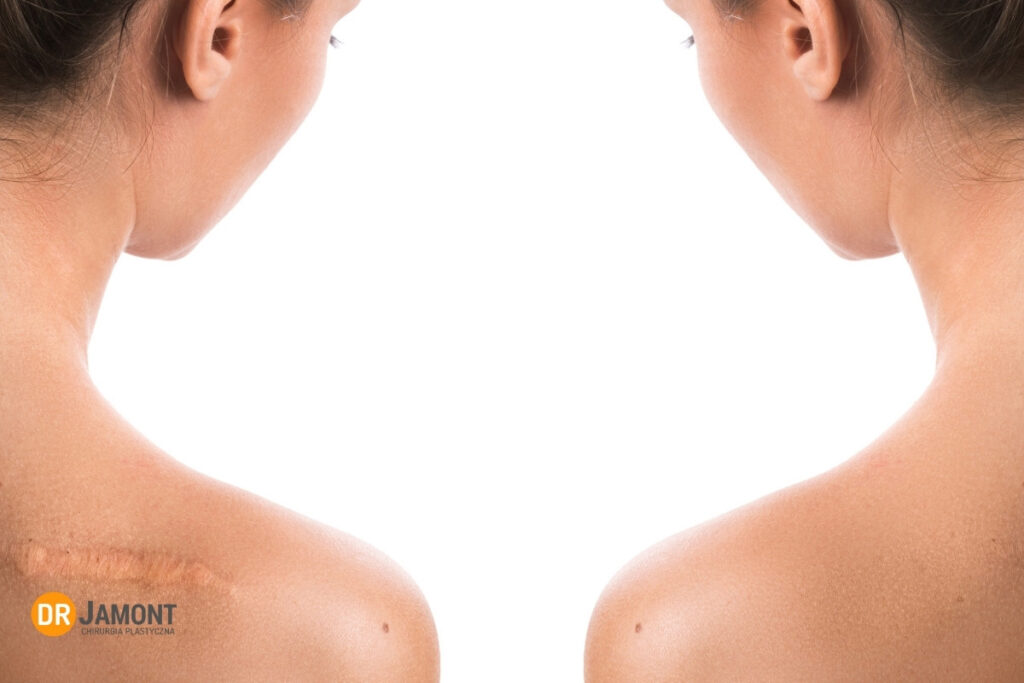
Kolejną różnicą jest to, że keloidy rozwijają się zwykle w szczególnych okolicach ciała: mostek, okolica naramienna, kark, płatek małżowiny usznej. Podczas gdy blizny przerostowe lokalizują się zwykle po stronie zginaczy na kończynach i mają tendencję do tworzenia przykurczów bliznowatych
Bliznowiec a czynniki genetyczne i hormonalne
Skłonność do bliznowców poszukuje się w podłożu genetycznym, bowiem występują znacznie częściej u osób o ciemniejszym fototypie skóry (IV-VI w skali Fitzpatricka), a także u pacjentów z dodatnim wywiadem rodzinnym. Obserwuje się ich częstsze występowanie w określonych lokalizacjach: klatka piersiowa, ramiona, plecy, uszy i żuchwa. Hormony, w tym estrogeny i androgeny, mogą modyfikować aktywność fibroblastów i sprzyjać rozrostowi tkanki bliznowatej.
Keloid – aktualne możliwości leczenia
Leczenie bliznowców jest wymagające i rzadko prowadzi do całkowitej eliminacji zmiany.
Najczęściej stosowane metody to:
- Iniekcje glikokortykosteroidów (np. triamcynolonu) – zmniejszają proliferację fibroblastów i produkcję kolagenu.
- Terapia laserowa (np. laser frakcyjny CO2, PDL) – poprawia strukturę skóry i zmniejsza grubość blizny.
- Krioterapia – zamrażanie tkanek ciekłym azotem prowadzi do ich martwicy i obkurczenia.
- 5-fluorouracyl (5-FU) – podawany domiejscowo lub w iniekcji, zmniejsza aktywność mitotyczną fibroblastów.
- Radioterapia niskodawkowa – stosowana w trudnych przypadkach po chirurgicznym wycięciu keloidu, by zmniejszyć ryzyko nawrotu.
- Zabieg chirurgiczny – usunięcie keloidu wymaga bardzo ostrożnego podejścia, ponieważ ryzyko nawrotu wynosi nawet 45–100% bez terapii uzupełniającej (np. radioterapii niskodawkowej, opatrunków uciskowych, steroidów). Chirurgiczne leczenie może być skuteczne, jeśli zostanie skojarzone z metodami prewencji nawrotów.
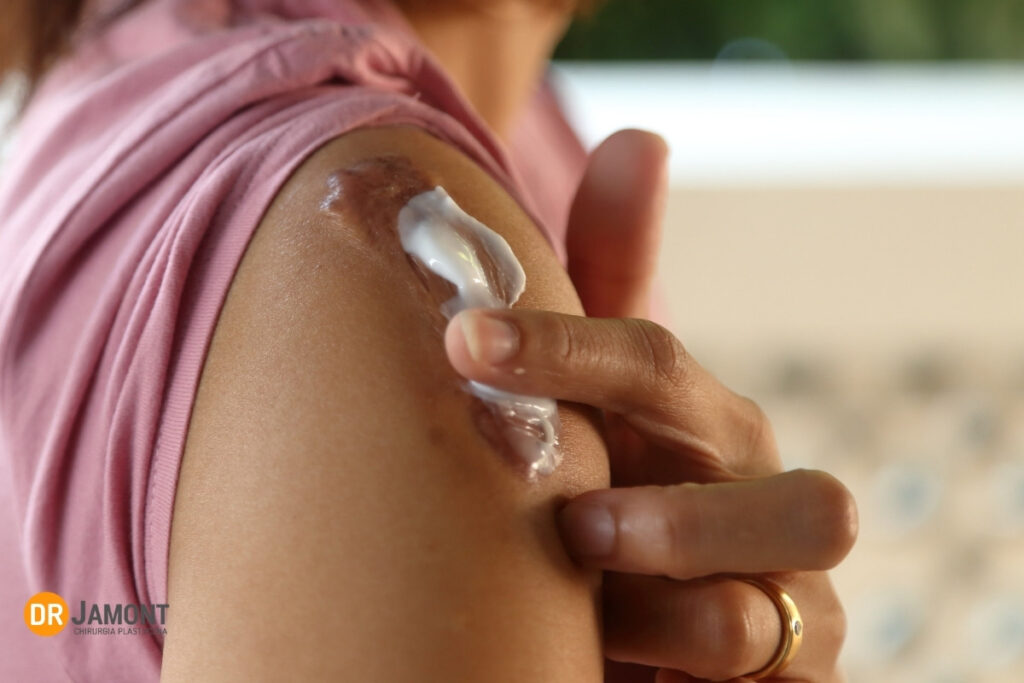
Codzienna pielęgnacja świeżej blizny:
- Delikatne oczyszczanie bez pocierania
- Regularne stosowanie kremu z SPF 50+
ochrona UV jest niezwykle istotna w profilaktyce przebarwień i przerostów - Nakładanie żelu silikonowego lub stosowanie opatrunków silikonowych
- Zabezpieczanie blizny przed urazami i naciąganiem
- W razie zaleceń – stosowanie odzieży uciskowej (np. po oparzeniach, zabiegach piersi)
- Suplementacja kolagenu
choć badania nad skutecznością suplementów doustnych są ograniczone, u niektórych pacjentów może wspierać regenerację skóry. Ważne jest jednak, by wybierać preparaty o udokumentowanej biodostępności (np. hydrolizaty kolagenu typu I i III).
Plan wizyt kontrolnych u chirurga plastycznego
Pierwsza konsultacja powinna odbyć się do 2 tygodni od usunięcia szwów lub zagojenia rany. Kolejne wizyty planuje się co 4–6 tygodni w pierwszych 3 miesiącach gojenia. Chirurg ocenia dojrzewanie blizny, jej fakturę, elastyczność i ryzyko przerośnięcia. W razie potrzeby wdrażane jest leczenie wspomagające.
Keloidy po zabiegach – podsumowanie
Bliznowce, czyli patologiczne blizny przerośnięte, stanowią wyzwanie terapeutyczne. Skuteczna profilaktyka blizn u pacjentów z predyspozycjami genetycznymi wymaga świadomego podejścia do pielęgnacji rany, regularnych kontroli i odpowiednio dobranych interwencji. Współczesna medycyna oferuje wiele narzędzi, by ograniczyć ich rozwój i poprawić jakość życia pacjentów. Kluczowa pozostaje współpraca z doświadczonym chirurgiem plastykiem oraz indywidualizacja terapii.
FAQ
Zwykle po 7–10 dniach od usunięcia szwów lub zamknięcia naskórka. Ważne, aby rana była całkowicie zagojona.
Nie zawsze, ale ryzyko nawrotu jest duże – sięga nawet 50–70%. Dlatego po wycięciu stosuje się profilaktycznie iniekcje sterydowe, silikon i radioterapię.
Zabieg wykonuje się w znieczuleniu miejscowym (krem lub iniekcja), a odczucia bólowe są z reguły łagodne i krótkotrwałe.